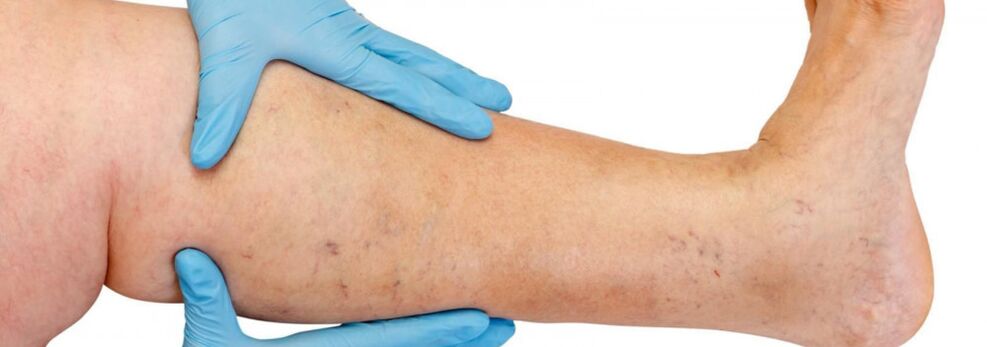
Anatomická stavba žilového systému dolných končatín sa vyznačuje veľkou variabilitou. Znalosť jednotlivých charakteristík štruktúry žilového systému zohráva veľkú úlohu pri posudzovaní údajov z prístrojového vyšetrenia a pri výbere správnej liečebnej metódy.
Žily dolných končatín sú rozdelené na povrchové a hlboké. Povrchový žilový systém dolných končatín začína od venóznych pletení prstov na nohách, tvoriace žilovú sieť dorza nohy a kožnú chrbtovú klenbu nohy. Z nej vychádzajú mediálne a laterálne okrajové žily, ktoré prechádzajú do väčších a menších safénových žíl, resp. Veľká saféna je najdlhšia žila v tele, obsahuje 5 až 10 párov chlopní a jej normálny priemer je 3-5 mm. Vzniká v dolnej tretine nohy pred mediálnym epikondylom a stúpa v podkožnom tkanive nohy a stehna. V oblasti slabín odteká veľká saféna do femorálnej žily. Niekedy môže byť veľká saphenózna žila na stehne a nohe predstavovaná dvoma alebo dokonca tromi kmeňmi. Malá saphenózna žila začína v dolnej tretine nohy pozdĺž jej bočného povrchu. V 25% prípadov prúdi do popliteálnej žily v oblasti podkolennej jamky. V iných prípadoch môže malá saféna stúpať nad podkolennú jamku a prúdiť do femorálnej, veľkej safény alebo do hlbokej žily stehna.
Hlboké žily dorza nohy začínajú chrbtovými metatarzálnymi žilami nohy, ktoré ústia do chrbtovej žilovej klenby nohy, odkiaľ krv prúdi do predných tibiálnych žíl. Na úrovni hornej tretiny nohy sa predné a zadné tibiálne žily spájajú a vytvárajú podkolennú žilu, ktorá sa nachádza laterálne a trochu za tepnou s rovnakým názvom. V oblasti podkolennej jamky prúdi do podkolennej žily malá safénová žila a žily kolenného kĺbu. Hlboká žila stehna zvyčajne prúdi do femorálnej žily 6-8 cm pod inguinálnym záhybom. Nad inguinálnym väzom táto cieva prijíma epigastrickú žilu, hlbokú žilu obklopujúcu ilium, a prechádza do vonkajšej bedrovej žily, ktorá sa spája s vnútornou iliakálnou žilou v sakroiliakálnom kĺbe. Párová spoločná iliakálna žila začína po sútoku vonkajších a vnútorných iliakálnych žíl. Pravé a ľavé spoločné iliakálne žily sa spájajú a vytvárajú dolnú dutú žilu. Je to veľká nádoba bez ventilov, 19-20 cm dlhá a 0,2-0,4 cm v priemere. Dolná dutá žila má parietálne a viscerálne vetvy, ktorými krv prúdi z dolných končatín, dolnej časti trupu, brušných orgánov a malej panvy.
Perforujúce (komunikujúce) žily spájajú hlboké žily s povrchovými. Väčšina z nich má chlopne umiestnené suprafasciálne a vďaka ktorým sa krv presúva z povrchových žíl do hlbokých. Existujú priame a nepriame perforujúce žily. Priame priamo spájajú hlboké a povrchové žilové siete, nepriame sa spájajú nepriamo, to znamená, že najskôr prúdia do svalovej žily, ktorá potom prúdi do hlbokej žily.
Prevažná väčšina perforujúcich žíl pochádza skôr z prítokov ako z kmeňa veľkej safény. U 90% pacientov je nekompetentnosť perforujúcich žíl mediálneho povrchu dolnej tretiny nohy. Na predkolení sa najčastejšie pozoruje neschopnosť perforujúcich žíl Cocketta, ktorá spája zadnú vetvu veľkej safény (Leonardova žila) s hlbokými žilami. V strednej a dolnej tretine stehna sú zvyčajne 2-4 najtrvalejšie perforujúce žily (Dodd, Gunter), priamo spájajúce kmeň veľkej safény s v. femoralis. Pri varikóznej transformácii malej safény sa najčastejšie pozorujú nekompetentné komunikujúce žily strednej, dolnej tretiny nohy a v oblasti laterálneho malleolu.
Klinický priebeh ochorenia
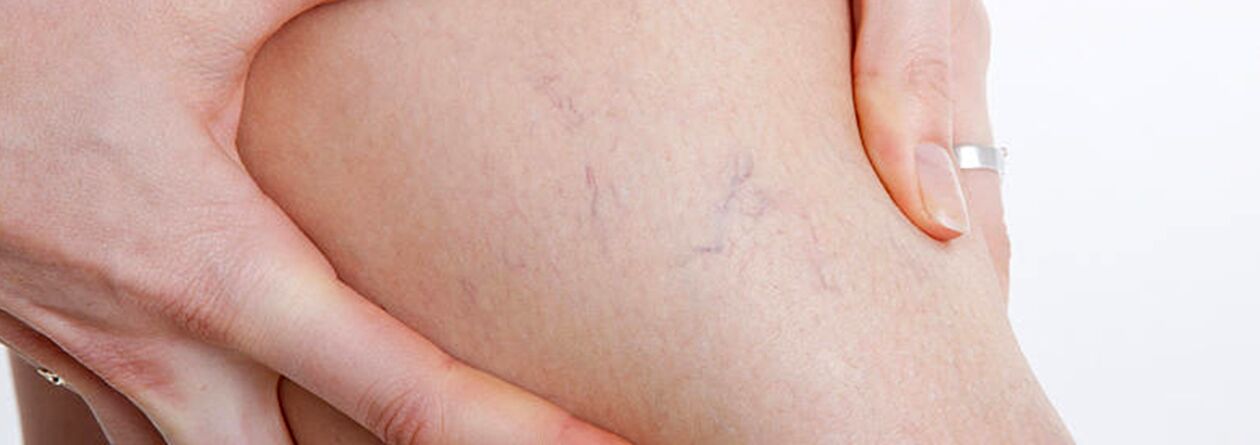
Väčšinou sa kŕčové žily vyskytujú v systéme veľkej safény, menej často v systéme malej safény a začínajú prítokmi kmeňa žily na nohách. Prirodzený priebeh ochorenia v počiatočnom štádiu je celkom priaznivý; prvých 10 a viac rokov okrem kozmetickej vady nemusí pacientov nič trápiť. Následne, ak sa neuskutoční včasná liečba, začnú sa objavovať sťažnosti na pocit ťažkosti, únavu v nohách a ich opuch po fyzickej aktivite (dlhá chôdza, státie) alebo popoludní, najmä v horúcom období. Väčšina pacientov sa sťažuje na bolesť v nohách, ale pri podrobnom vypočúvaní je možné odhaliť, že ide práve o pocit plnosti, tiaže a plnosti nôh. Aj pri krátkom odpočinku a zvýšenej polohe končatiny sa závažnosť pocitov znižuje. Práve tieto príznaky charakterizujú venóznu nedostatočnosť v tomto štádiu ochorenia. Ak hovoríme o bolesti, je potrebné vylúčiť iné príčiny (arteriálna nedostatočnosť dolných končatín, akútna žilová trombóza, bolesti kĺbov a pod.). Následná progresia ochorenia vedie okrem nárastu počtu a veľkosti rozšírených žíl k vzniku trofických porúch, často v dôsledku pridania nekompetentných perforujúcich žíl a výskytu chlopňovej nedostatočnosti hlbokých žíl.
V prípade nedostatočnosti perforujúcich žíl sú trofické poruchy obmedzené na ktorýkoľvek z povrchov nohy (laterálne, mediálne, zadné). Trofické poruchy v počiatočnom štádiu sa prejavujú lokálnou hyperpigmentáciou kože, následne dochádza k zhrubnutiu (indurácii) podkožného tukového tkaniva až po rozvoj celulitídy. Tento proces končí vytvorením ulcerózno-nekrotického defektu, ktorý môže dosiahnuť priemer 10 cm a viac a zasahovať hlboko do fascie. Typickým miestom výskytu venóznych trofických vredov je oblasť stredného malleolu, ale lokalizácia vredov na predkolení môže byť rôzna a viacnásobná. V štádiu trofických porúch dochádza k silnému svrbeniu a páleniu v postihnutej oblasti; U niektorých pacientov sa vyvinie mikrobiálny ekzém. Bolesť v oblasti vredu nemusí byť vyjadrená, hoci v niektorých prípadoch je intenzívna. V tomto štádiu ochorenia sa ťažkosť a opuch v nohe stávajú konštantnými.
Diagnóza kŕčových žíl
Obzvlášť ťažké je diagnostikovať predklinické štádium kŕčových žíl, keďže takýto pacient nemusí mať kŕčové žily na nohách.
U takýchto pacientov je diagnóza kŕčových žíl na nohách omylom odmietnutá, hoci existujú príznaky kŕčových žíl, náznaky, že pacient má príbuzných trpiacich týmto ochorením (dedičná predispozícia) a ultrazvukové údaje o počiatočných patologických zmenách v žilovom systéme.
To všetko môže viesť k zmeškaniu termínov optimálneho začiatku liečby, vzniku nezvratných zmien na žilovej stene a rozvoju veľmi závažných a nebezpečných komplikácií kŕčových žíl. Len vtedy, keď je ochorenie rozpoznané v skorom predklinickom štádiu, je možné predchádzať patologickým zmenám v žilovom systéme nôh minimálnymi terapeutickými účinkami na kŕčové žily.
Vyhnúť sa rôznym druhom diagnostických chýb a stanoviť správnu diagnózu je možné len po dôkladnom vyšetrení pacienta skúseným odborníkom, správnej interpretácii všetkých jeho sťažností, podrobnej analýze anamnézy ochorenia a maximálnej možnej informácii o stave žilového systému nôh získaných pomocou najmodernejších prístrojov (inštrumentálne diagnostické metódy).
Niekedy sa vykonáva duplexné skenovanie, aby sa určila presná poloha perforujúcich žíl, pričom sa identifikuje žilový reflux vo farebnom kóde. V prípade nedostatočnosti ventilov sa ich ventily prestanú úplne zatvárať počas Valsavovho manévru alebo kompresných testov. Chlopňová nedostatočnosť vedie k vzniku venovenózneho refluxu, vysokého cez nekompetentné safenofemorálne spojenie a nízkeho cez nekompetentné perforujúce žily nohy. Pomocou tejto metódy je možné zaznamenať spätný tok krvi cez prolapsované cípy nekompetentnej chlopne. Preto je diagnostika viacstupňová alebo viacúrovňová. V normálnej situácii sa diagnóza robí po ultrazvukovej diagnostike a vyšetrení u flebológa. V obzvlášť ťažkých prípadoch sa však vyšetrenie musí vykonávať po etapách.
- Po prvé, dôkladné vyšetrenie a výsluch vykoná chirurg flebológ;
- v prípade potreby je pacient poslaný na ďalšie inštrumentálne metódy výskumu (duplexné angioscanning, fleboscintigrafia, lymfoscintigrafia);
- pacientom so sprievodnými ochoreniami (osteochondróza, varikózny ekzém, lymfovenózna insuficiencia) sa ponúka konzultácia s poprednými odbornými konzultantmi na tieto ochorenia) alebo ďalšie metódy výskumu;
- všetkých pacientov vyžadujúcich chirurgický zákrok najskôr konzultuje operačný chirurg a v prípade potreby aj anestéziológ.
Liečba
Konzervatívna liečba je indikovaná hlavne u pacientov, ktorí majú kontraindikácie na chirurgickú liečbu: pre ich celkový stav, s miernym rozšírením žíl, ktoré spôsobuje len kozmetické nepríjemnosti, alebo pri odmietnutí chirurgického zákroku. Konzervatívna liečba je zameraná na prevenciu ďalšieho vývoja ochorenia. V týchto prípadoch sa pacientom odporúča obviazať postihnutý povrch elastickým obväzom alebo nosiť elastické pančuchy, pravidelne ukladať nohy do vodorovnej polohy a vykonávať špeciálne cvičenia pre chodidlo a dolnú časť nohy (flexia a extenzia v členkových a kolenných kĺboch) na aktiváciu svalovo-venóznej pumpy. Elastická kompresia urýchľuje a zvyšuje prietok krvi v hlbokých žilách stehna, znižuje množstvo krvi v saphenóznych žilách, zabraňuje tvorbe opuchov, zlepšuje mikrocirkuláciu a pomáha normalizovať metabolické procesy v tkanivách. Bandážovanie by sa malo začať ráno, predtým ako vstanete z postele. Obväz sa aplikuje s miernym napätím od prstov po stehno, s povinným uchopením päty a členkového kĺbu. Každé nasledujúce kolo obväzu by malo prekrývať predchádzajúce o polovicu. Odporúča sa používať certifikovaný zdravotný úplet s individuálnym výberom stupňa kompresie (od 1 do 4). Pacienti by mali nosiť pohodlnú obuv s tvrdou podrážkou a nízkymi podpätkami, vyhýbať sa dlhodobému státiu, ťažkej fyzickej námahe a práci v horúcich a vlhkých priestoroch. Ak vzhľadom na povahu pracovnej činnosti musí pacient dlho sedieť, potom by sa nohy mali umiestniť do zvýšenej polohy umiestnením špeciálneho stojana požadovanej výšky pod nohy. Je vhodné sa každých 1-1,5 hodiny trochu prechádzať alebo 10-15 krát stáť na nohách. Výsledné kontrakcie lýtkových svalov zlepšujú krvný obeh a zvyšujú venózny odtok. Počas spánku musíte mať nohy vo vyvýšenej polohe.
Pacientom sa odporúča obmedziť príjem vody a soli, normalizovať telesnú hmotnosť a pravidelne užívať diuretiká a lieky, ktoré zlepšujú žilový tonus. Podľa indikácií sú predpísané lieky, ktoré zlepšujú mikrocirkuláciu v tkanivách. Na liečbu sa odporúča používať nesteroidné protizápalové lieky.
Fyzikálna terapia zohráva významnú úlohu v prevencii kŕčových žíl. Pri nekomplikovaných formách sú užitočné vodné procedúry, najmä plávanie, teplé (nie vyššie ako 35°) kúpele nôh s 5-10% roztokom kuchynskej soli.
Kompresná skleroterapia
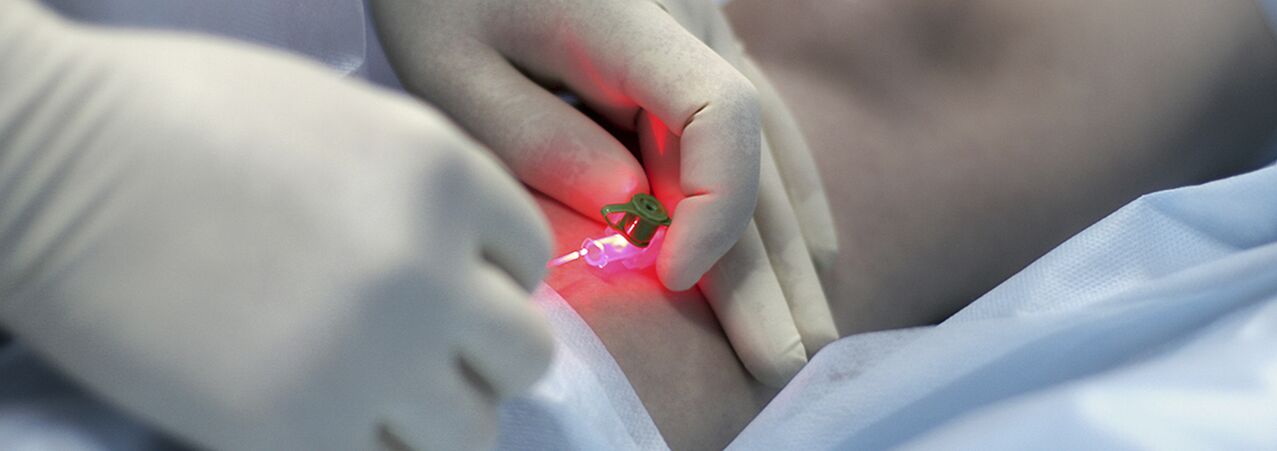
O indikáciách injekčnej terapie (skleroterapii) kŕčových žíl sa stále vedú diskusie. Metóda spočíva v zavedení sklerotizujúceho činidla do rozšírenej žily, jej ďalšej kompresii, desolácii a skleróze. Moderné lieky používané na tieto účely sú celkom bezpečné, to znamená, že pri extravazálnom podaní nespôsobujú nekrózu kože alebo podkožného tkaniva. Niektorí odborníci používajú skleroterapiu takmer na všetky formy kŕčových žíl, iní metódu úplne odmietajú. S najväčšou pravdepodobnosťou je pravda niekde uprostred a pre mladé ženy s počiatočnými štádiami ochorenia má zmysel používať injekčnú metódu liečby. Jediná vec je, že musia byť upozornení na možnosť relapsu (vyššia ako pri chirurgickom zákroku), potrebu neustáleho nosenia fixačného kompresného obväzu po dlhú dobu (až 3-6 týždňov) a pravdepodobnosť, že na úplnú sklerózu žíl môže byť potrebných niekoľko sedení.
Do skupiny pacientov s kŕčovými žilami by mali byť zaradení pacienti s telangiektáziami („pavúčie žily“) a sieťovinou dilatáciou malých safénových žíl, keďže príčiny vzniku týchto ochorení sú identické. V tomto prípade, spolu so skleroterapiou, môžete tiež perkutánna laserová koagulácia, ale až po vylúčení poškodenia hlbokých a perforujúcich žíl.
Perkutánna laserová koagulácia (PLC)
Ide o metódu založenú na princípe selektívnej fotokoagulácie (fototermolýzy), založenej na rozdielnej absorpcii laserovej energie rôznymi látkami v organizme. Zvláštnosťou metódy je bezkontaktný charakter tejto technológie. Zaostrovacia hlavica koncentruje energiu do krvnej cievy v koži. Hemoglobín v cieve selektívne absorbuje laserové lúče určitej vlnovej dĺžky. Pri pôsobení lasera dochádza k deštrukcii endotelu v lúmene cievy, čo vedie k lepeniu stien cievy.
Účinnosť PLK priamo závisí od hĺbky prieniku laserového žiarenia: čím hlbšia je cieva, tým dlhšia by mala byť vlnová dĺžka, preto má PLK skôr obmedzené indikácie. Pre cievy s priemerom presahujúcim 1,0-1,5 mm je najúčinnejšia mikroskleroterapia. Vzhľadom na rozsiahlu a rozvetvenú distribúciu pavúčích žíl na nohách a premenlivý priemer ciev sa v súčasnosti aktívne používa kombinovaná liečebná metóda: v prvej fáze sa vykonáva skleroterapia žíl s priemerom nad 0,5 mm, potom sa pomocou laseru odstránia zvyšné „hviezdy“ menšieho priemeru.
Zákrok je prakticky bezbolestný a bezpečný (nepoužíva sa ochladzovanie pokožky a anestetiká), keďže svetlo prístroja patrí do viditeľnej časti spektra a vlnová dĺžka svetla je navrhnutá tak, aby voda v tkanivách nevrela a pacient nemal popáleniny. U pacientov s vysokou citlivosťou na bolesť sa odporúča predbežná aplikácia krému s lokálnym anestetickým účinkom. Erytém a opuch ustúpia do 1-2 dní. Po kurze, po dobu asi dvoch týždňov, môžu niektorí pacienti zaznamenať stmavnutie alebo zosvetlenie ošetrovanej oblasti kože, ktoré potom zmizne. U ľudí so svetlou pokožkou sú zmeny takmer nebadateľné, no u pacientov s tmavou pokožkou alebo výrazným opálením je riziko takejto dočasnej pigmentácie dosť vysoké.
Počet procedúr závisí od zložitosti prípadu - krvné cievy sú v rôznych hĺbkach, lézie môžu byť menšie alebo zaberajú pomerne veľký povrch kože, ale zvyčajne nie sú potrebné viac ako štyri sedenia laserovej terapie (každá 5-10 minút). Maximálny výsledok v tak krátkom čase sa dosiahne vďaka jedinečnému „štvorcovému“ tvaru svetelného impulzu zariadenia; zvyšuje jeho účinnosť v porovnaní s inými prístrojmi a zároveň znižuje možnosť vedľajších účinkov po zákroku.
Chirurgická liečba
Operácia je jedinou radikálnou liečebnou metódou pre pacientov s kŕčovými žilami dolných končatín. Účelom operácie je odstránenie patogenetických mechanizmov (veno-venózny reflux). To sa dosiahne odstránením hlavných kmeňov veľkej a malej safény a podviazaním nekompetentných komunikujúcich žíl.
Chirurgická liečba kŕčových žíl má storočnú históriu. Predtým, a mnohí chirurgovia to stále robia, sa používali veľké rezy pozdĺž kŕčových žíl a celková alebo spinálna anestézia. Stopy po takejto „miniflebektómii“ zostávajú doživotnou spomienkou na operáciu. Prvé operácie žíl (podľa Schadeho, podľa Madelunga) boli také traumatické, že poškodenie z nich prevyšovalo poškodenie kŕčových žíl.
V roku 1908 prišiel americký chirurg Babcock s metódou ťahania podkožnej žily pomocou pevnej kovovej sondy s olivou. Vo vylepšenej forme sa tento spôsob chirurgického zákroku na odstránenie kŕčových žíl stále používa v mnohých verejných nemocniciach. Kŕčové žily sa odstraňujú pomocou samostatných rezov, ako navrhol chirurg Narat. Klasická flebektómia sa teda nazýva Babcock-Naratova metóda. Flebektómia podľa Babcock-Narat má nevýhody - veľké jazvy po operácii a zhoršenú citlivosť kože. Pracovná kapacita sa znižuje na 2-4 týždne, čo pacientom sťažuje súhlas s chirurgickou liečbou kŕčových žíl.
Flebológovia vyvinuli jedinečnú technológiu na liečbu kŕčových žíl za jeden deň. Zložité prípady sa operujú pomocou kombinovaná technológia. Hlavné veľké varixové kmene sa odstraňujú inverzným stripovaním, ktoré zahŕňa minimálny zásah prostredníctvom minirezov (od 2 do 7 mm) kože, ktoré nezanechávajú prakticky žiadne jazvy. Použitie minimálne invazívnej techniky zahŕňa minimálnu traumu tkaniva. Výsledkom tejto operácie je odstránenie kŕčových žíl s výborným estetickým výsledkom. Kombinovaná chirurgická liečba sa vykonáva v celkovej intravenóznej alebo spinálnej anestézii s maximálnou dobou hospitalizácie do 1 dňa.
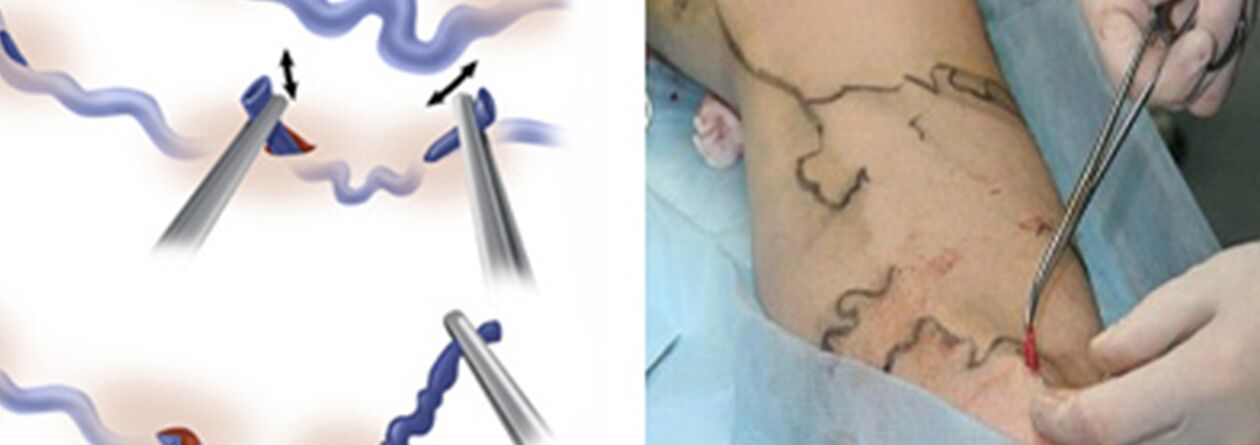
Chirurgická liečba zahŕňa:
- Crossektómia - prekročenie miesta, kde kmeň veľkej safény prúdi do hlbokého žilového systému;
- Stripping je odstránenie fragmentu kŕčových žíl. Odstráni sa iba kŕčová žila a nie celá (ako v klasickej verzii).
V skutočnosti miniflebektómia nahradila Naratovu techniku na odstránenie kŕčových prítokov hlavných žíl. Predtým sa v priebehu varixov robili kožné rezy od 1-2 do 5-6 cm, cez ktoré sa izolovali a odstraňovali žily. Túžba zlepšiť kozmetický výsledok zákroku a mať možnosť odstrániť žily nie tradičnými rezmi, ale minirezmi (prepichmi), prinútila lekárov vyvinúť nástroje, ktoré im umožnia takmer to isté cez minimálny defekt kože. Takto sa objavili súpravy flebektomických „hákov“ rôznych veľkostí a konfigurácií a špeciálnych špachtlí. A namiesto bežného skalpela sa na prepichnutie kože začali používať skalpely s veľmi úzkou čepeľou alebo ihly s dosť veľkým priemerom (napríklad ihla na odber žilovej krvi na rozbor s priemerom 18G). V ideálnom prípade je stopa vpichu takouto ihlou po určitom čase prakticky neviditeľná.
Niektoré formy kŕčových žíl sa liečia ambulantne v lokálnej anestézii. Minimálna trauma počas miniflebektómie, ako aj nízke riziko intervencie umožňuje vykonať túto operáciu v dennom stacionári. Po minimálnom pozorovaní na klinike po operácii môže byť pacient poslaný domov sám. V pooperačnom období sa udržiava aktívny životný štýl, podporuje sa aktívna chôdza. Dočasná práceneschopnosť zvyčajne netrvá dlhšie ako 7 dní, potom je možné nastúpiť do práce.
Kedy sa používa mikroflebektómia?
- Keď je priemer varikóznych kmeňov veľkej alebo malej saphenóznej žily väčší ako 10 mm;
- Po utrpení tromboflebitídy hlavných subkutánnych kmeňov;
- Po rekanalizácii kmeňov po iných typoch liečby (EVLT, skleroterapia);
- Odstránenie veľmi veľkých jednotlivých kŕčových žíl.
Môže to byť samostatná operácia alebo môže byť súčasťou kombinovanej liečby kŕčových žíl v kombinácii s laserovou liečbou žíl a skleroterapiou. Taktika použitia sa určuje individuálne, vždy s prihliadnutím na výsledky ultrazvukového duplexného skenovania žilového systému pacienta. Mikroflebetómia sa používa na odstránenie žíl na rôznych miestach, ktoré sa zmenili z rôznych dôvodov, a to aj na tvári. Profesor Varadi z Frankfurtu vyvinul svoje pohodlné nástroje a sformuloval základné postuláty modernej mikroflebektómie. Metóda Varadi flebektómie poskytuje vynikajúce kozmetické výsledky bez bolesti a hospitalizácie. Je to veľmi starostlivá, takmer šperková práca.
Po operácii žíl
Pooperačné obdobie po obvyklej „klasickej“ flebektómii je dosť bolestivé. Niekedy sú problémom veľké hematómy a dochádza k opuchu. Hojenie rán závisí od chirurgickej techniky flebológa; niekedy dochádza k úniku lymfy a dlhodobej tvorbe nápadných jaziev; často po veľkej flebektómii zostáva strata citlivosti v oblasti päty.
Naproti tomu po miniflebektómii rany nevyžadujú šitie, keďže ide len o vpichy, nie je tam žiadna bolesť a v praxi nebolo pozorované žiadne poškodenie kožných nervov. Takéto výsledky flebektómie však dosahujú len veľmi skúsení flebológovia.






















